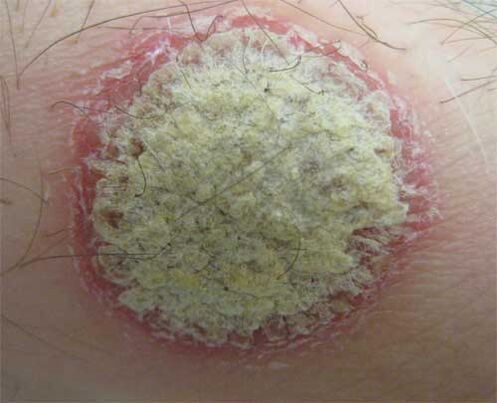
A psoríase é unha enfermidade crónica caracterizada pola formación de elementos especiais na pel en forma de pápulas planas en forma de erupción cuberta de escalas brancas soltas. Segundo as estatísticas da OMS, ata o 2% da poboación do planeta sofre esta patoloxía. Ao mesmo tempo, as mulleres son máis propensas a iluminarse que as representantes do sexo máis forte.
Ao contrario da opinión xeneralizada, a psoríase non é unha das enfermidades contaxiosas. Mentres tanto, co paso do tempo, a enfermidade leva á discapacidade do paciente, polo que se se atopan os primeiros signos do proceso patolóxico, recoméndase buscar inmediatamente un consello de dermatólogo e proceder ao tratamento.
As causas da psoríase
Aínda non se aclararon as principais causas da psoríase. Mentres tanto, hai dúas teorías principais sobre os mecanismos do desenvolvemento do proceso patolóxico.
Segundo a primeira teoría, a psoríase é a enfermidade principal da derme, caracterizada por unha violación do proceso de maduración das células da pel, a súa diferenciación, reforzada polo crecemento e a reprodución. Neste caso, a reacción autoinmune de macrófagos e linfocitos T ás células da pel considérase secundaria debido á reprodución acelerada de queratinocitos cambiados patoloxicamente. Os adeptos da segunda hipótese cren que a psoríase é unha enfermidade mediada por inmunidade na que a reprodución patolóxica e o crecemento das células da pel son secundarias á reacción autoinmune ou a varias partículas do proceso inflamatorio producidas polas células do sistema inmunitario.
Está demostrado que o número de factores que provocan a aparición ou deterioración da psoríase inclúe:
- lesións térmicas, mecánicas e químicas da superficie da pel;
- a presenza de manifestacións da pel de alerxias;
- infeccións crónicas e agudas;
- pel excesiva seca;
- tensións, cepa psico -emocional;
- Cambio de estacións, un cambio nas condicións climáticas;
- tomar algúns medicamentos (litio de carbonato, antidepresivos, antimalarios, anticonvulsivos e beta-bloqueantes); nutrición inadecuada;
- fumando.
Síntomas de psoríase
No seu desenvolvemento, a psoríase pasa tres etapas consistentes. Na fase inicial da enfermidade, aparecen no corpo do paciente unha pequena cantidade de pápulas individuais de vermello ou rosa, cuberta de escalas de prata branca e solta. Na maioría das veces, a erupción está localizada no corpo, no coiro cabeludo e nas superficies de flexión (xeonllo, cóbado). En poucos casos, a psoríase estrea intensa, picazón e en forma de tumor con erupcións cutáneas que se estenden rapidamente por toda a superficie do corpo. Este inicio da enfermidade pódese observar en pacientes que sufriron trauma psico -emocional grave, enfermidades infecciosas agudas ou unha terapia intensiva de drogas.
A segunda etapa da psoríase caracterízase polo desenvolvemento do fenómeno chamado, caracterizado pola aparición de escordas, lesións e peiteando unha erupción secundaria. A nova erupción fusiona gradualmente con liñas formadas e formadas anteriormente ou placas simétricas.
Na terceira etapa, os límites das placas formadas quedan máis claras, a intensidade do crecemento das manchas diminúe e a pel afectada pola enfermidade adquire un ton azulado e comeza a descascarse. A falta de tratamento, a erupción espesa e aparecen na pel unha verruzada e outros crecementos.
A etapa de regresión da psoríase caracterízase por unha lenta extinción de síntomas. O pelado da pel desaparece inicialmente, entón a súa cor normalízase e, na última quenda, a infiltración dos tecidos desaparece.
Tratamento da psoríase
Agora algunhas palabras sobre Como tratar a psoríase Usando farmacéuticos. O programa de terapia desta enfermidade pode incluír o propósito de medicamentos sistémicos e locais con efectos sedantes, diuréticos, anti -inflamatorios e queratolíticos.
En cada caso, debe seleccionarse unha cura para a psoríase xunto cun dermatólogo experimentado. Ao mesmo tempo, é necesario ter en conta as contraindicacións do paciente para o seu uso, a súa localización e o grao de gravidade do proceso patolóxico, circunstancias anteriores á aparición da enfermidade ou á súa recaída.
O tratamento con drogas da psoríase pódese complementar mediante procedementos fisioterapéuticos (divulgación UV, fototerapia, etc. ).
Tratamento da psoríase na casa
É importante entender que o éxito da terapia depende en gran medida das accións do propio paciente. É por iso que se recomenda ás persoas que padecen psoríase para cambiar completamente o estilo de vida e facer todos os esforzos para crear condicións favorables para a recuperación. En particular, os pacientes recomendan:
- Observa o réxime de recreación e traballo;
- Evite o esforzo emocional e físico;
- recorrer ao uso de remedios populares (segundo o acordado cun dermatólogo);
- Siga a dieta.
Tratamento da psoríase con remedios populares

A medicina non tradicional tamén ofrece produtos eficaces e seguros da psoríase. En particular, os curadores populares recomendan:
- Beba diariamente té de herba de herba de San Xoán, raíces de dente de león ou follas de ortiga dioeciosa;
- Tome baños terapéuticos baseados nun caldo de Yarrow ou nunha serie;
- Lubrique a pel afectada con zume de celandina, salmoira, bidueiro;
- Aplique compresas e locións baseadas na infusión de allo ás zonas afectadas.
Por desgraza, a medicina non convencional non responde á pregunta de como curar a psoríase para sempre. Os remedios populares axudan só a debilitar temporalmente as manifestacións sintomáticas da enfermidade e transferila rapidamente á etapa de remisión.
Dieta con psoríase
Recoméndase ás persoas que padecen psoríase que exclúan da dieta demasiado gorda e rica en hidratos de carbono. Ademais, está prohibido comer alimentos afumados, fritos e salgados, kvass, café, alcol e té forte. A nutrición terapéutica para a psoríase prevé a inclusión no menú de pratos de froitas e verduras, noces, sementes, produtos ricos en vitaminas A, C e B. Lyubvoy accións dirixidas a eliminar signos de psoríase, debe acordarse cun dermatólogo. A auto -medicación non só non permite os resultados desexados, senón que, a miúdo, leva ao desenvolvemento de complicacións graves.



















