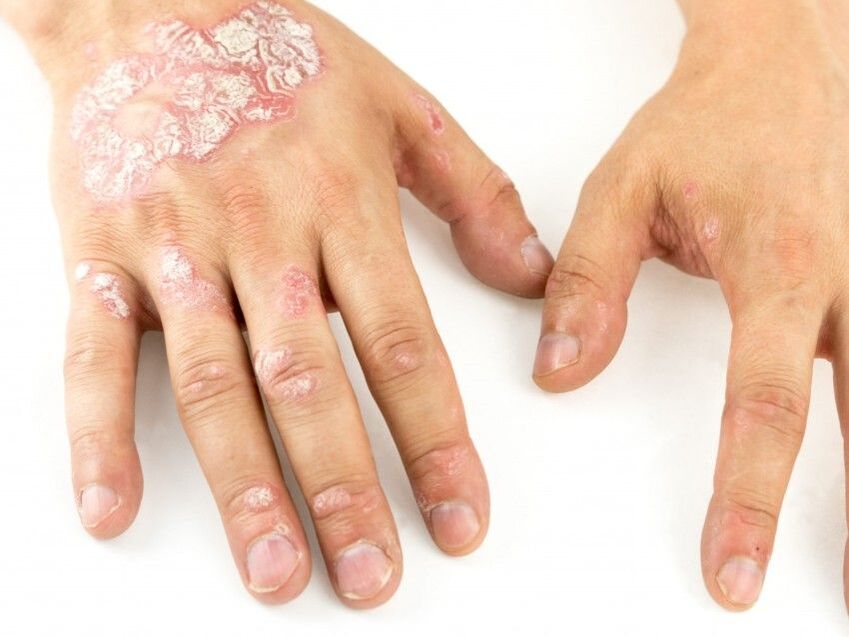
A psoríase é unha enfermidade dermatolóxica crónica caracterizada pola aparición de áreas vermellas e inflamadas cubertas de escamas brancas prateadas na pel. Esta non é só unha enfermidade da pel, senón sistémica, que afecta a outros órganos e sistemas. A pesar da súa prevalencia, a psoríase segue sendo obxecto de investigación activa xa que os seus mecanismos precisos non se comprenden completamente.
A esencia da psoríase é o ciclo acelerado de renovación celular da pel. O ciclo normal dura uns 28-30 días, pero coa psoríase este proceso acúrtase a varios días, polo que as células non teñen tempo para madurar e desprenderse completamente, formando placas características.
Causas da psoríase
A psoríase ten causas multifactoriales, incluíndo factores xenéticos, trastornos inmunitarios e influencias externas. A localización xenética xoga un papel importante, xa que a enfermidade adoita observarse en varios membros da mesma familia. Non obstante, a presenza de xenes responsables do desenvolvemento da psoríase non sempre significa a súa manifestación. Os desencadenantes tamén xogan un papel importante: os factores que provocan exacerbacións. Estes inclúen estrés, trauma físico na pel, certos medicamentos, infeccións, alcohol e outros.
A enfermidade pode manifestarse a calquera idade, pero a maioría das veces os seus primeiros signos aparecen a unha idade nova. A pesar da súa natureza crónica, os métodos de tratamento modernos permiten controlar as manifestacións da enfermidade e manter a calidade de vida dos pacientes a un alto nivel.
Clasificación da psoríase
A psoríase maniféstase en diferentes formas, cada unha das cales ten as súas propias características. A máis común é a psoríase en placas, caracterizada pola presenza de placas vermellas ben definidas con escamas prateadas. Tamén hai psoríase guttata, na que aparecen na pel numerosas pequenas manchas en forma de bágoa. Paga a pena prestar atención á psoríase pustulosa, caracterizada pola formación de pústulas na pel, e á psoríase de inversión, que afecta os pregamentos da pel.
Menos común é a psoríase eritrodérmica, que afecta a grandes áreas do corpo e provoca inflamación e comezón graves. Tamén hai artrite psoriásica, na que a inflamación afecta ás articulacións, causando dor e inchazo. Comprender os diferentes tipos de psoríase axuda a elixir o tratamento máis eficaz e as opcións de coidado da pel.
Mecanismo de desenvolvemento da psoríase
Comprender o mecanismo de desenvolvemento é clave para un tratamento e control efectivos da enfermidade. A nivel celular, a psoríase caracterízase pola división e maduración aceleradas dos queratinocitos, as principais células da epiderme. Normalmente, estas células ascenden lentamente desde as capas inferiores da pel ata a superficie, onde morren e se desprenden. Non obstante, coa psoríase, este proceso é acelerado, o que leva á acumulación de queratinocitos inmaduros na superficie da pel e á formación de placas características.
Os procesos inmunes xogan un papel importante no desenvolvemento da psoríase. A activación do sistema inmunitario e a liberación de mediadores inflamatorios, como as interleucinas, contribúen á división acelerada das células da pel e á inflamación. Isto explica por que unha das áreas de tratamento da psoríase é reducir a actividade inmune e controlar a inflamación.
Varios factores externos e internos, como estrés, traumatismos cutáneos, infeccións ou certos medicamentos, poden desencadear ou empeorar os síntomas da psoríase. A comprensión destes mecanismos permite o desenvolvemento de tratamentos dirixidos a controlar os procesos patolóxicos subxacentes que subxacen á enfermidade.
Etapas do desenvolvemento da psoríase
A psoríase pasa por varias etapas no seu desenvolvemento, que van desde formas leves ata manifestacións máis graves. A primeira fase é a psoríase inicial, cando aparecen na pel pequenas placas apenas perceptibles, que se poden confundir facilmente con outras enfermidades dermatolóxicas. Nesta fase, é importante prestar atención rapidamente aos cambios da pel e consultar a un especialista.
A seguinte etapa é progresiva, cando as placas aumentan de tamaño e fanse máis perceptibles. Durante este período, adoita observarse inflamación activa, comezón e molestias. A etapa estacionaria caracterízase pola estabilización da condición: as placas novas deixan de aparecer e as antigas non aumentan de tamaño.
A etapa final é regresiva, cando os signos de psoríase diminúen gradualmente e as placas comezan a desaparecer. Non obstante, mesmo despois da desaparición das manifestacións externas da enfermidade, sempre hai un risco de recaída. Comprender as fases da psoríase axuda aos médicos a planificar o tratamento de forma eficaz e previr as exacerbacións da enfermidade.
Síntomas da psoríase
Recoñecer a psoríase comeza por prestar atención aos seus variados síntomas, que poden variar dependendo das características individuais de cada paciente. Un síntoma común é a aparición de áreas de maior sequedade na pel, que poden estar cubertas de escamas prateadas ou branquecadas. Estas áreas adoitan ser vermellas e poden causar comezón ou molestias. Unha característica común da psoríase é a aparición de áreas inflamadas que poden ser dolorosas ao tacto.
Nalgúns casos, a psoríase pode aparecer como pequenas erupcións cutáneas en forma de bágoa, especialmente no tronco e os membros. Algúns pacientes teñen parches máis grandes e confluentes que poden cubrir grandes áreas do corpo. Débese prestar especial atención ao estado das uñas: coa psoríase, as uñas poden facerse grumosas, perder a suavidade, aparecer manchas e engrosamento.
É importante lembrar que os síntomas da psoríase poden cambiar co paso do tempo, con períodos de brotes e remisións. Durante os períodos de exacerbación, os síntomas fanse máis pronunciados, mentres que durante os períodos de remisión poden desaparecer case por completo. A comprensión destas características da enfermidade axuda no seu diagnóstico oportuno e na selección dunha estratexia de tratamento eficaz.
Diagnóstico da psoríase
O diagnóstico da psoríase comeza cunha historia completa e un exame físico da pel. O médico presta atención á natureza das erupcións cutáneas, á súa localización e ás características das placas. Un aspecto importante é excluír outras enfermidades da pel que poidan imitar a psoríase. Nalgúns casos, pode ser necesaria unha biopsia da pel afectada para confirmar o diagnóstico para descartar outras enfermidades dermatolóxicas.
Ademais do exame externo, un elemento importante do diagnóstico é unha discusión co paciente sobre a historia clínica, incluíndo antecedentes familiares de psoríase, enfermidades cutáneas previas e posibles factores precipitantes como estrés ou traumatismos cutáneos. O seu médico tamén pode solicitar probas adicionais, como análises de sangue, para avaliar a súa saúde xeral e descartar as condicións subxacentes, especialmente a artrite psoriásica.
Un diagnóstico completo permite non só confirmar a presenza da psoríase, senón tamén determinar a súa forma e estadio, o que é fundamental para escoller a estratexia de tratamento máis eficaz.
Tratamento da psoríase
O tratamento eficaz da psoríase require enfoques que inclúan métodos medicamentosos e non. É importante entender que aínda non hai ningún método que cure completamente a psoríase, pero o tratamento moderno pode mellorar significativamente a calidade de vida dos pacientes e controlar as manifestacións da enfermidade.
A base do tratamento farmacolóxico son as drogas locais: corticoides, queratolíticos (axentes que suavizan e eliminan escamas), análogos da vitamina D3 e katran. Estes produtos aplícanse directamente nas zonas afectadas da pel e axudan a reducir a inflamación, a coceira e a acelerar a exfoliación das escamas.
En casos de psoríase de moderada a grave, pódense prescribir medicamentos sistémicos como metotrexato, ciclosporina ou axentes biolóxicos que actúan sobre o sistema inmunitario para inhibir a inflamación. Os biolóxicos son unha nova dirección no tratamento da psoríase, teñen como obxectivo moléculas específicas implicadas no proceso inflamatorio e poden mellorar significativamente o estado da pel sen efectos secundarios graves.
A fototerapia, incluíndo os raios UVA e UVB, tamén se usa amplamente no tratamento da psoríase. Este método consiste en expoñer a pel a fontes controladas de luz ultravioleta para axudar a reducir a inflamación e retardar o crecemento das células da pel.
Os métodos non farmacolóxicos inclúen seguir unha dieta que exclúe alimentos inflamatorios, tratamentos regulares de spa e clima e psicoterapia e técnicas de relaxación para xestionar o estrés, que pode desencadear brotes de psoríase.
Como tratar a psoríase depende das características de cada paciente, do estadio e da forma da enfermidade, así como da presenza de enfermidades concomitantes. O seguimento regular cun dermatólogo é importante para controlar a eficacia do tratamento e axustar o réxime terapéutico se é necesario.
Complicacións da psoríase
Aínda que a psoríase en si non é unha enfermidade que ameaza a vida, pode provocar unha serie de complicacións que empeoran a calidade de vida dos pacientes. Unha das máis graves é a artrite psoriásica, unha inflamación das articulacións que pode provocar dor e mesmo deformación das articulacións. Esta condición require un tratamento inmediato e agresivo para evitar danos a longo prazo nas articulacións.
Ademais, os pacientes con psoríase teñen un maior risco de desenvolver enfermidades cardiovasculares, incluíndo enfermidades coronarias e hipertensión. Os procesos inflamatorios característicos da psoríase poden contribuír á aterosclerose e outros trastornos vasculares.
A psoríase tamén está asociada a un maior risco de síndrome metabólica, que inclúe obesidade, diabetes tipo 2 e colesterol alto. Todos estes factores requiren un seguimento médico coidadoso e un tratamento axeitado.
Non menos importante é o efecto da psoríase sobre o estado psicolóxico dos pacientes. A enfermidade pode causar estrés, ansiedade e depresión, especialmente se as lesións cutáneas son visibles, afectando a interacción social e a calidade de vida xeral. O apoio á saúde mental é unha parte integral da xestión da psoríase.
Estes aspectos destacan a importancia dun enfoque integral para o tratamento da psoríase, incluíndo a xestión das condicións comórbidas e o apoio ao benestar psicolóxico dos pacientes.
Prevención da psoríase
Aínda que é imposible previr completamente o desenvolvemento da psoríase, especialmente se hai unha predisposición xenética, existen métodos para reducir o risco de brotes e reducir a gravidade dos síntomas. Un elemento importante da prevención é evitar desencadenantes coñecidos como o estrés, as lesións cutáneas e certos medicamentos. Recoméndase aos pacientes con psoríase levar un estilo de vida saudable, incluíndo unha dieta equilibrada, exercicio físico regular e sono adecuado.
O coidado axeitado da pel tamén xoga un papel fundamental na prevención da psoríase. Isto inclúe o uso de cosméticos hidratantes para evitar a pel seca, evitar produtos de limpeza da pel duros e limitar a exposición á luz solar directa, o que pode agravar os síntomas. Ademais, recoméndase evitar fumar e beber alcohol, xa que estes factores poden agravar a enfermidade.
O benestar psicolóxico tamén é de gran importancia no contexto da prevención da psoríase. Reducir o estrés mediante técnicas de relaxación, ioga, meditación ou psicoterapia pode axudar a reducir a frecuencia e a gravidade dos brotes. As consultas periódicas cun dermatólogo axudan a identificar e tratar os primeiros signos da psoríase de forma oportuna, evitando a súa progresión.
Estas medidas non só axudan a reducir o risco de desenvolver psoríase, senón que tamén melloran a calidade de vida xeral e o benestar dos pacientes.
Conclusión
Ao concluír a discusión sobre a psoríase, é importante subliñar que aínda que esta enfermidade é crónica, os tratamentos e estratexias de xestión modernas poden mellorar a calidade de vida dos pacientes. É importante considerar a psoríase non só como unha enfermidade da pel, senón tamén como unha condición sistémica que require un enfoque integrado para o tratamento, incluíndo tendo en conta o estado psicolóxico e emocional do paciente.
Manter unha comunicación aberta e honesta co seu médico, revisións médicas continuas e recomendacións para o coidado da pel, así como xestionar o estrés e manter un estilo de vida saudable poden mellorar significativamente os resultados do tratamento e reducir a frecuencia dos brotes. Aínda que a psoríase pode ser un reto, o tratamento e o apoio adecuados permiten á maioría dos pacientes levar unha vida activa e satisfactoria.
Así, a psoríase é unha condición coa que podes e debes aprender a vivir, utilizando todos os recursos dispoñibles para manter a saúde e o benestar.



















